3歲李小妹妹可以走路講話和弟弟玩遊戲,只是鼻孔兩端掛著兩根長長的氧氣管,每天要推著超過自己體重2倍的呼吸器和氧氣鋼瓶生活,原來出生後確診罹患罕見疾病,先天表面張力素蛋白質製造缺乏,造成呼吸窘迫,必須仰賴藥物治療,無法脫離呼吸器,將來要換肺,才能像其他人一樣正常呼吸。(寇世菁報導)
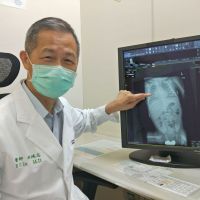
中國醫大兒童醫院新生兒科主任林鴻志說,三歲李小妹妹,38周出生,2800公克,出生後還沒見到媽媽,就因呼吸困難,住進加護病房,肺部一直沒能完全撐開,插管治療,拔管失敗後,剛滿月就轉診到中國醫大兒童醫院新生兒科,住院七天,嘗試拔管成功,一個月後,仍然無法脫離呼吸器。
由於和過去新生兒呼吸窘迫症很不一樣,醫師採用二代基因定序檢查,發現她是罕見的先天基因異常,先天表面張力素蛋白質製造缺乏,造成呼吸困難,只能靠藥物幫忙,必須24小時與居家型的呼吸器和氧氣鋼瓶為伍。由於呼吸困難,身體瘦弱,體重不到10公斤,只有同齡標準體重的3%,每天都必須和20公斤的呼吸器和氧氣鋼瓶共存,家長照顧上只能小心謹慎貼身跟隨,非常費神。
小妹妹鼻下人中必須貼人工皮,減少長期配戴呼吸器磨破皮膚;有時多吃一點東西或是撞到呼吸器而哭鬧時,就會面臨呼吸困難的緊張情況,甚至幾次因為感染併發肺炎差點病危,幸好新生兒科和兒童胸腔科團隊悉心照顧後,把她從鬼門關救了回來。李小妹妹太小換肺困難,要熬到青春期,才能有換肺的機會。
林鴻志醫師表示,呼吸窘迫症候群和肺部構造發育未成熟及肺部表面張力素缺乏有關。在妊娠23到32週出生的早產兒,約20到80%會發生,在34到36週時,肺細胞會分泌足量的表面張力素到肺泡腔中,表面張力素可以降低表面張力,避免肺膨脹不全,如果肺部膨脹不全,就像氣球吹不起,導致肺泡塌陷,無法進行氣體交換,血氧過低,呼吸窘迫。危險因素包括母親曾分娩出現呼吸窘迫症候群的手足、糖尿病母親所生的嬰兒、低體溫、窒息、男嬰、雙胞胎中的第二胎及沒有產痛的剖腹產等,隨妊娠週數增長,發生率越來越低。 有早產徵兆者,會使用產前類固醇治療,32週以前,如果以表面張力素治療沒有改善,則應考慮是否為肺泡蛋白沉著症或先天性肺炎表面張力素蛋白異常。
林鴻志主任表示,當病嬰拔管困難時,會特別使用支氣管鏡檢查,診斷孩子是支氣管、肺部問題或是有其他的先天性疾病,及早給予適當治療。新生兒科團隊在新生兒重症及早產兒的救治上努力有成,高存活率全台有目共睹。連續兩年(2018.2019)榮獲台灣新生兒醫療網絡系統支氣管肺發育不全最佳進步獎。加上兒童胸腔科宋文舉副院長,在支氣管鏡的專業技術,讓中國醫大兒童醫院在新生兒呼吸困難的處置上,特別有成效。