兩度切片找不到癌 MRI結合超音波導引精準揪出攝護腺腫瘤


77歲蔡先生因健檢發現攝護腺特異抗原(PSA)指數偏高,因此長期追蹤已近九年,期間曾兩度接受傳統切片檢查卻始終未發現癌細胞,近來數值持續上升至12 ng/ml以上。在指數異常卻找不到腫瘤的情況下,台北慈濟醫院泌尿科游智欽醫師安排核磁共振(MRI)結合超音波導引檢查,精準定位切片,最終成功發現病灶,確診為第二期攝護腺癌,安排手術治療。
攝護腺癌為台灣男性常見癌症之一,發生率已上升至第三位,每年新診斷個案接近一萬人,原因與高齡、家族病史、種族、西化飲食相關。國外研究指出,若父親或兄弟曾罹患此癌,個人風險約為一般人的兩倍;若父兄皆罹病,風險更可提高至四倍。此外,若有家族成員於60歲前發病,個人罹癌機率也會增加至約2.5倍。由於此癌症初期多無明顯症狀,且常與良性肥大造成的排尿困難混淆,民眾不易察覺,因此肛門指診與抽血檢測PSA指數是最基本的評估方式。
PSA是攝護腺上皮組織所分泌的特殊蛋白,標準值為4ng/mL,然而,數值升高並不等同於癌症,僅是「有機會」是攝護腺癌,且數值越高,機會越大。游智欽醫師說明,當PSA為4-10 ng/mL,約有13-28%的機率,大於10ng/mL則有31-50%機率為罹癌,其餘則是為年紀、良性增生、感染、近期肛診或切片、膀胱鏡手術、導尿管放置甚至長時間騎乘腳踏車影響,因此必須接受切片才能確診。但過往傳統切片多採隨機取樣方式,即使存在腫瘤也可能因位置特殊而未成功取樣。
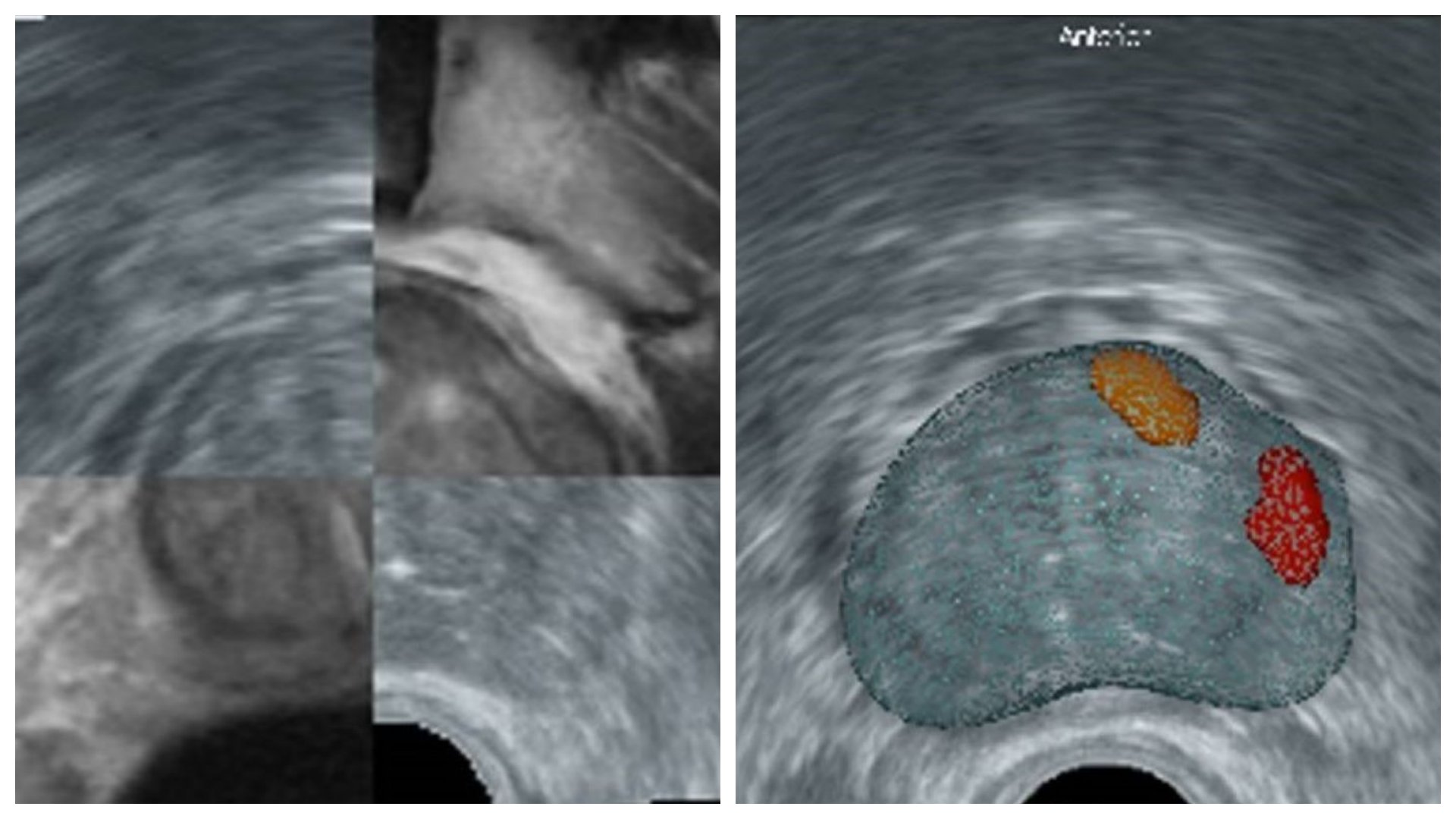
為此,台北慈濟醫院近年導入MRI與超音波融合導引切片。先透過MRI影像評估是否為臨床上具意義的癌症風險,並標記疑似腫瘤位置,描繪器官與病灶輪廓、重建立體影像;接著經直腸放入超音波探頭掃描,藉由軟體整合兩種影像,即可在即時畫面中清楚定位病灶。最後進行經會陰或經直腸的標靶與系統性切片,便能大幅提升診斷精準度,安排後續治療。在治療方面,目前以根除性手術及放射治療為主;若屬極早期的患者,也可以考慮海芙刀或積極追蹤。游智欽醫師解釋:「攝護腺癌成長緩慢,極早期發現者即便未手術,也可以存活十年以上,甚至不會因癌症影響壽命。因此,對於極早期族群,醫療上會審慎評估是否需要立即治療,以避免過度治療所帶來的副作用如尿失禁或性功能障礙,反而影響生活品質。」

攝護腺癌若能早期發現,預後相當良好,若沒有侵犯外圍組織,五年存活率達95以上,十年存活率也大於90%;即便侵襲到外圍組織或器官,五年存活率也達80%,但病灶若轉移到骨骼或其他部位,平均存活期便僅有5年。游智欽醫師提醒,出現排尿不順、頻尿等症狀應盡早就醫評估;一般男性建議45歲至75歲可進行PSA篩檢,有攝護腺癌家族史者則建議40歲起進行PSA追蹤,特別是PSA持續升高但多次切片未能確診的患者,可考慮進一步接受核磁共振與超音波導引融合切片檢查,提升診斷精準度,減少重複切片與延誤治療風險。
台北慈濟醫院張恒嘉副院長也提到,許多癌症若能在第零期或第一期就及早發現,大多能獲得相當良好的治療效果,甚至接近痊癒;但一旦進展至第四期、發生轉移,治療難度便會大幅提升。因此以「千金難買早『篩』到」鼓勵符合資格的民眾定期接受癌症篩檢,把握早期發現、早期治療的黃金時機,降低疾病對生命與生活品質的威脅。

撰文/廖唯晴;攝影/盧義泓、傅長新、台北慈濟醫院







