一名57歲男性因體重異常減輕就醫,經檢查後確診為第3期可切除的胃癌,經胃癌多專科團隊評估後,建議採取「圍手術期」免疫治療策略,以提升整體治療效果。患者在接受免疫治療後,腫瘤明顯縮小,治療反應良好,順利進入手術階段,並完成部分胃切除及胃食道重建手術,術後病理評估顯示,已達到病理完全緩解,未偵測到殘存癌細胞。
中華民國癌症醫學會理事長、林口長庚醫院腫瘤科教授級主治醫師陳仁熙表示,胃癌長年位居我國癌症發生率、死亡率前10名,每年新診斷逾4,000例,並造成超過2,000人死亡,但因初期症狀常與腸胃疾病混淆,多數患者確診已是中晚期,致死率高。
陳仁熙說明,傳統胃癌治療以手術為主,加上確診時腫瘤體積較大,往往會提高手術難度,甚至無法完全切除腫瘤,加上術後因胃部切除,可能導致營養吸收不良、體力下降,影響後續輔助性化療的效果,進而提高復發風險,臨床統計有高達6成患者於術後面臨癌症復發。
台灣消化系外科醫學會理事長、國立成功大學醫學院院長沈延盛表示,隨著治療觀念進步,醫界提出化療合併免疫治療的「圍手術期治療」(或俗稱三明治療法)策略,應用於胃癌治療,並將治療分為3個階段,在手術前後加入免疫治療:
- 術前先透過治療縮小腫瘤
- 術中精準切除病灶
- 術後持續清除殘存癌細胞
沈延盛說明,胃癌患者接受圍手術期免疫治療策略,是指術前接受2個月4次化療合併2次免疫治療,可縮小腫瘤體積、提高手術成功率,並清除看不見的微小癌細胞轉移;術後再進行連續10個月、每月1次的免疫治療,持續清除殘餘癌細胞,降低復發風險。
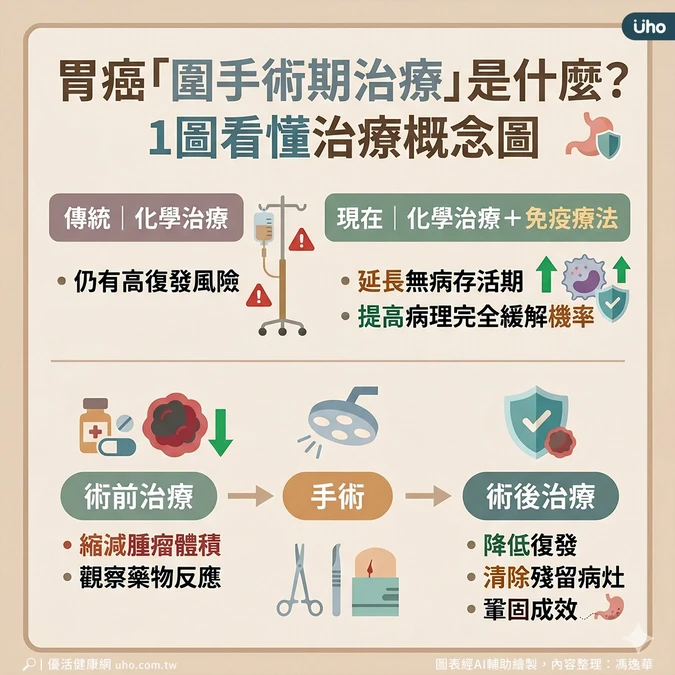
「研究顯示,相較於傳統化學治療,圍手術期免疫治療不僅有助降3成復發風險及2成死亡風險,並有近2成患者達到病理完全緩解。」陳仁熙強調。此外,免疫治療的長尾效應可延長治療反應並鞏固手術成果,使胃癌治療目標整合,有效提升存活率與預後生活品質。
台北榮民總醫院教授方文良表示,臨床上第2~3期胃癌患者多已出現較深層侵犯或淋巴結轉移,僅靠手術難以全面控制病程,復發風險高,因此建議透過圍手術期免疫治療降低復發轉移機率;此外,即使腫瘤較大,但經醫師評估仍可手術的第4期患者,也可透過此策略提升治療成效。
方文良說明,圍手術期免疫治療已成可切除胃癌的治療趨勢,國際治療指引也將圍手術期免疫治療,列為建議可切除胃癌患者的治療首選,而胃癌患者在手術切除後,飲食營養上也可以適量補充紅肉,選擇低脂瘦肉有助吸收鐵質與蛋白質,預防術後身體貧血虛弱。

歡迎加入《優活健康網》line好友,更多醫療新知搶先看!
本文授權轉載自《優活健康網》,原文為胃癌一定要全切?醫揭「圍手術期」新趨勢:降3成復發、2成死亡風險